【媒体贵医】贵州医科大学附属医院成功实施复杂“杂交手术”

近日,贵州医科大学附属医院(以下简称“贵医附院”)心脏外科与心内科再度携手,成功为一例罕见“Ebstein畸形”合并“B型预激综合征”并频发心动过速的患者实施了高难度“一站式”杂交手术。
该手术通过精巧的流程设计,不仅一次性解除了患者的双重病痛,更将复杂预激综合征的射频消融成功率提升至接近100%,充分彰显了该院在复杂心血管疾病多学科诊疗(MDT)领域的卓越实力。
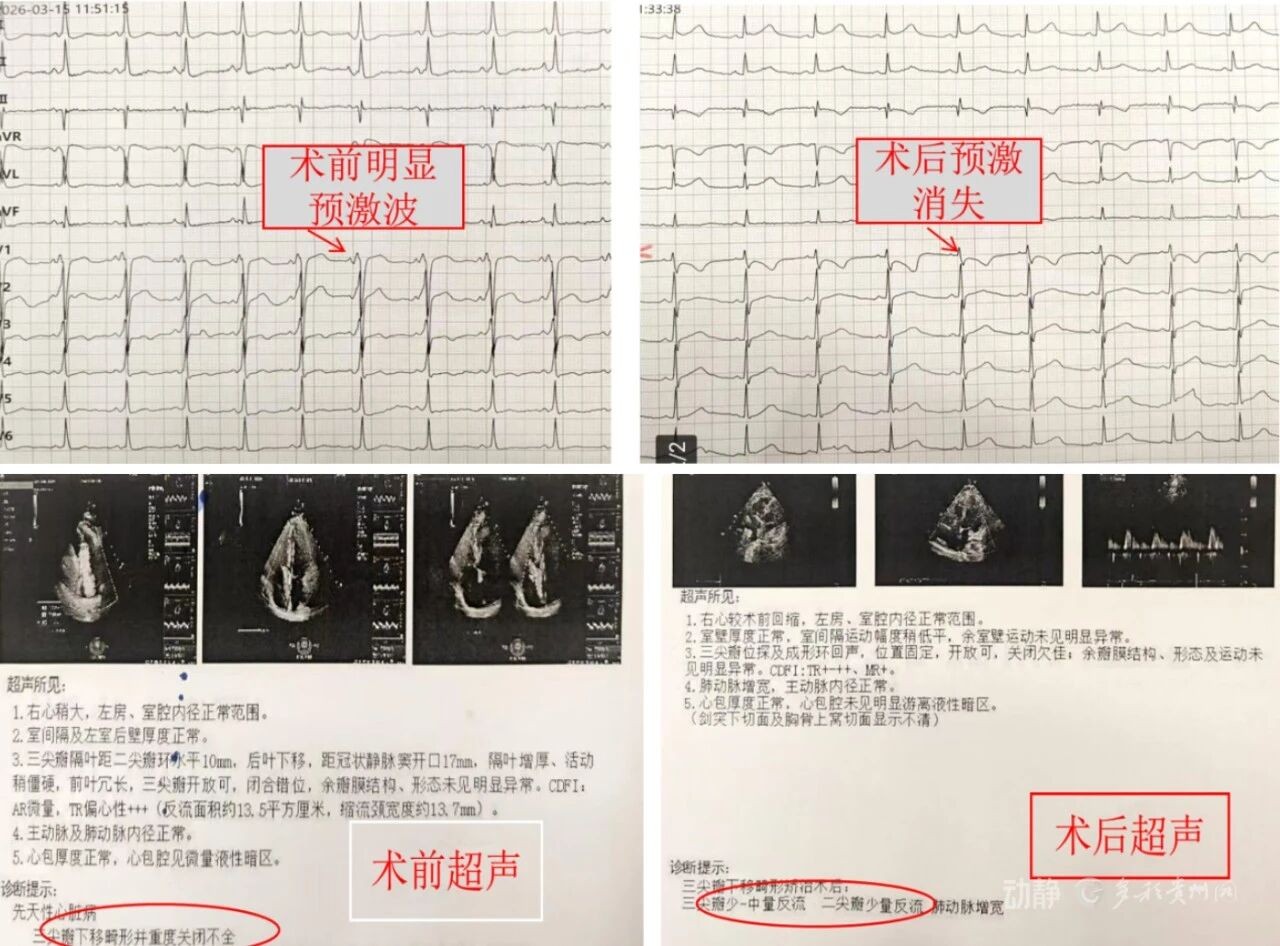
据了解,该患者病情极为特殊:在Ebstein畸形(三尖瓣下移畸形),其合并的B型预激综合征更为棘手——存在右侧双旁道,其中一条旁道位于右侧游离壁的“pouch”(憩室样结构)处。
这一特殊解剖位置,使得传统经血管介入射频消融手术难度极高,导管难以精准抵达并稳定贴靠,成功率低且复发风险高。
面对这一技术难题,贵医附院心外科与心内科专家团队联合制定了一套创新的内外科融合手术方案。其核心在于颠覆传统流程,充分利用外科开胸后提供的直视条件,优先处理电生理问题。
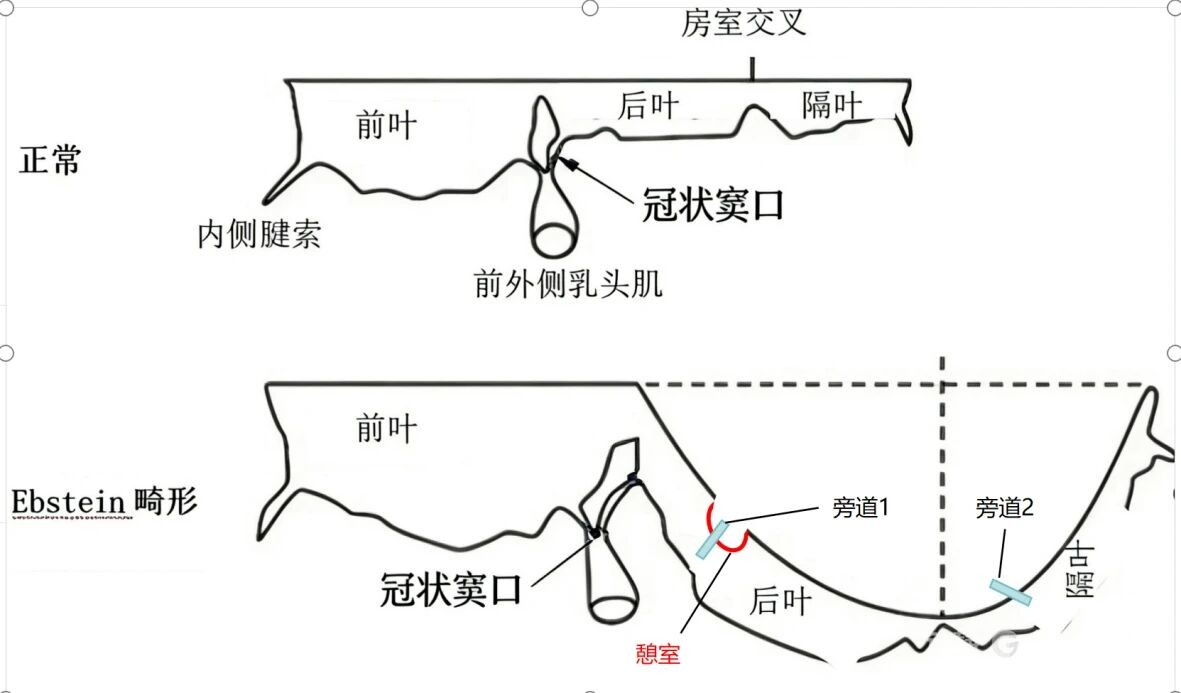
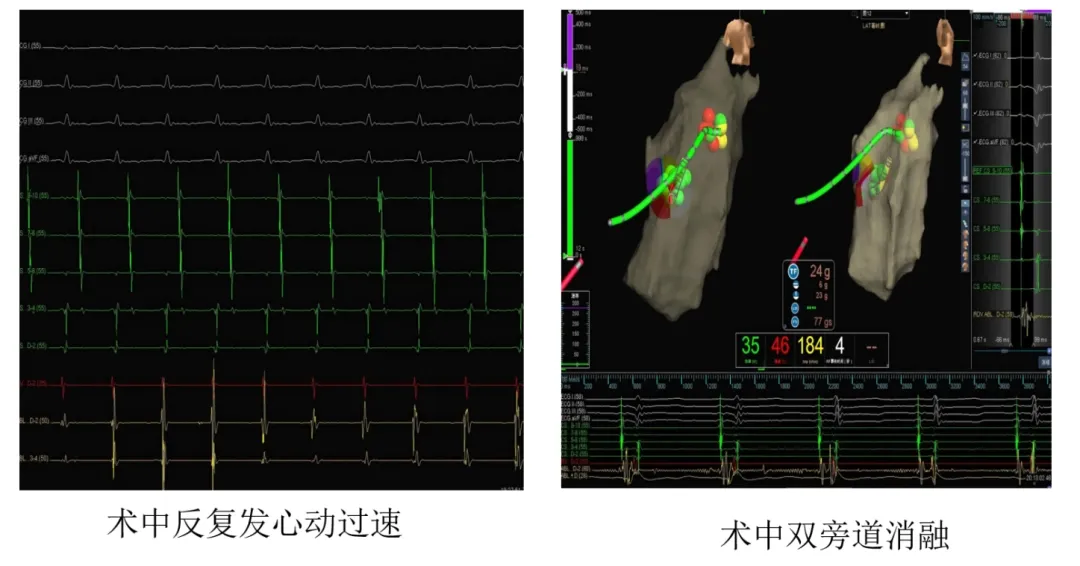
手术当日,在全身麻醉的状态下,贵医附院心外科团队首先为患者建立体外循环,并切开右心房,为内科电生理团队创造了清晰、稳定的操作窗口。随后,心内科电生理团队在心脏直视下,沿三尖瓣环进行精细的激动标测。
凭借三维标测系统与直视条件的双重优势,贵医附院心内科团队精准定位了包括位于憩室处高危旁道在内的右侧双旁道,并顺利实施了射频消融,成功阻断两条异常的“电路”。
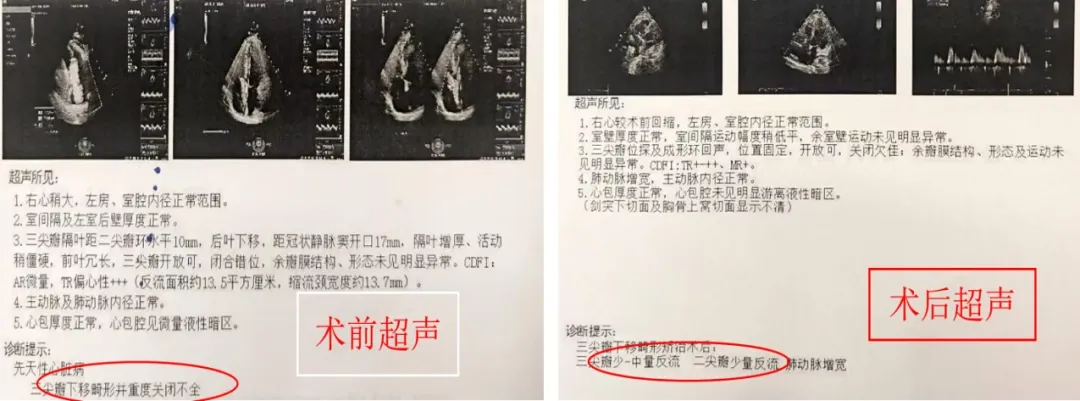
在射频消融成功、异常旁道被彻底阻断后,贵医附院心外科团队接过“接力棒”,在同一个手术切口下,为患者实施了三尖瓣畸形矫正术,恢复了三尖瓣的正常解剖与功能。
这一“先消融、后矫正”的独特流程,是确保手术成功的核心关键。若先行外科矫正,三尖瓣瓣环上移及右房折叠操作将显著改变原有解剖结构,极可能导致位于pouch处的旁道位置发生位移或心内膜面标记点丢失,使后续射频消融失去精准靶点,成功率大大降低。
贵医附院内外科团队精准把握了这一病理生理机制,通过科学的手术时序设计,确保了高危旁道能在最有利的直视解剖条件下被精准、彻底地消融,实现了电生理根治与解剖结构矫正的双重目标。
此次手术的成功,是贵医附院多学科深度融合的典范。它打破了传统“内科做介入、外科做开刀”的学科壁垒,通过流程创新与技术整合,实现了“1+1 > 2”的治疗效果:
一方面,一次手术同时解决了患者Ebstein畸形与高危预激综合征两大顽疾,避免了分次手术的创伤与风险;另一方面,通过外科直视条件为内科精准消融“铺平道路”,使该复杂旁道的射频消融成功率从传统路径下的不确定提升至接近100%,为患者提供了最安全、最根本的治疗保障。
未来,贵医附院将继续秉承“以患者为中心”的理念,不断深化多学科协作,勇攀技术高峰,以更先进的整合医疗模式,为更多复杂心脏病患者点燃“心”的希望,为推进区域心血管疾病诊疗水平贡献力量。
近日,贵州医科大学附属医院心脏外科与心内科再次强强联手,成功为一位同时患有两种罕见心脏疾病的患者实施了高难度的“一站式”杂交手术。一次开胸、一次麻醉,就同时解决了患者“结构畸形”和“电路短路”两个难题,大大降低了复发风险,也为类似复杂病例的治疗提供了新思路。
病情有多复杂?好比心脏里多了一条“危险小路”,还藏在隐蔽角落
这位患者的病情十分特殊。他不仅患有Ebstein畸形(医学上称为三尖瓣下移畸形),还合并了B型预激综合征,并因此频繁发作心动过速。
简单科普一下:
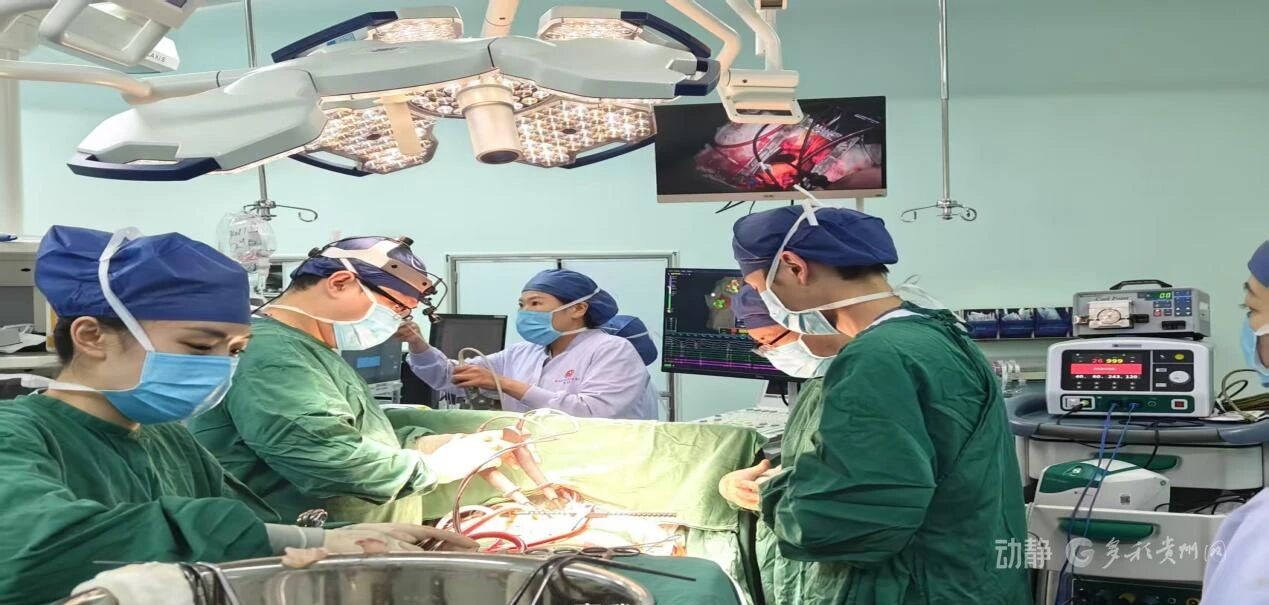
Ebstein畸形:这是一种先天性心脏结构异常。正常心脏的三尖瓣像一道单向阀门,保证血液只朝一个方向流动。而这位患者的阀门位置“下移”了。由于发育异常,心脏右侧形成了一个异常的“小口袋”(医学上叫憩室样结构)。
B型预激综合征:正常心脏的电信号有固定通路,而这类患者心脏里多长了一条“异常电路”(医学上称为旁道)。这条“电路”一旦“短路”,就会引起心跳突然加速(心动过速)。
更棘手的是,患者有两条“异常电路”,其中一条正好藏在上文提到的那个“小口袋”的深处。这个位置极其刁钻,如果采用传统的微创介入手术(从大腿血管伸入导管),导管根本够不着、贴不稳,消融成功率很低,复发风险很高。
创新方案:打破常规,先修“电路”再修“阀门”
面对这个难题,医院心外科和心内科的专家团队共同设计了一套全新的手术方案。核心思路是:改变传统先后顺序,充分利用开胸后的直视条件,先解决“电路”问题,再修复“阀门”结构。
手术当天,医生为患者实施全身麻醉后,心外科团队先打开胸腔、建立体外循环(相当于用机器暂时替代心肺工作),并切开了右心房。这样一来,就给心内科电生理团队创造了一个清晰、稳定的操作窗口。
接着,心内科医生在心脏完全暴露、直视可见的情况下,沿着三尖瓣环进行精细的“地图绘制”(医学上叫激动标测)。借助先进的三维标测系统和清晰的直视视野,他们准确找到了那两条异常电路,尤其是藏在“小口袋”深处的那条危险电路,并顺利实施了射频消融——用热能精准“烧断”了这两条“短路”的“电线”。
为什么一定要先消融?
如果反过来,先修复三尖瓣(把下移的阀门复位、把多余的“小口袋”折叠掉),那么心脏原有的解剖结构就会发生改变。那条藏在“小口袋”深处的“异常电路”可能会移位或丢失标记点,后续再想找到它并消融,几乎不可能成功。因此,“先消融、后矫正”是这台手术成功的关键。
消融成功后,心外科团队接过“接力棒”,在同一手术切口下,为患者修复了畸形的三尖瓣,恢复了瓣膜的正常功能。
一次手术,两个学科,实现“1+1>2”的效果
这台手术的成功,打破了传统“内科做介入、外科做开刀”的学科壁垒。它带来的好处是实实在在的:
患者少遭罪:一次手术同时解决两种大病,避免了分开做两次手术带来的创伤和风险。
效果更确切:借助外科直视条件,那条原本极难处理的“危险电路”被彻底消融,成功率从传统路径下的“不确定”提升到接近100%,为患者提供了最根本的治疗保障。
近日,贵州医科大学附属医院心脏外科与心内科强强联合,成功为一名罹患罕见复杂“Ebstein畸形”合并“B型预激综合征”并频发心动过速的患者,实施了一台高难度的“一站式”杂交手术。该手术通过多学科深度融合与精巧的流程设计,一次性根除了患者的双重心脏顽疾,将复杂预激旁道的消融成功率提升至接近100%,展现了该院在复杂心血管疾病多学科诊疗领域的卓越实力。
医生为患者做三尖瓣畸形矫正术。
罕见复合畸形,治疗陷两难
患者病情极为特殊,不仅存在先天性心脏畸形“Ebstein畸形”(即三尖瓣下移),其合并的“B型预激综合征”更是“雪上加霜”。电生理检查发现,患者心脏内存在两条异常的右侧旁道,其中一条高危旁道恰好位于解剖结构极为复杂的右侧游离壁“憩室”内。
这个被称为“pouch”的憩室样结构,使得传统经血管介入的射频消融导管难以抵达、无法稳定贴靠,手术成功率低且极易复发。若先行外科矫正心脏结构,又会导致原有的关键解剖标记移位,致使后续消融失去目标。这使治疗陷入传统内外科技术均 难以单独攻克的两难境地。
创新流程设计,内外科无缝接力
面对挑战,医院组织了由心外科、心内科顶级专家构成的多学科团队,经过周密论证,制定了一套颠覆传统、内外科深度融合的“一站式”杂交手术创新方案。
手术当日,在全身麻醉下,心外科团队首先为患者建立体外循环,切开右心房,为内科操作创造了开阔、稳定的直视手术视野。随后,心内科电生理团队“上台”,在心脏静止和直视条件下,利用三维标测系统进行精细标测,精准锁定了位于憩室处的“高危”旁道及另一条右侧旁道,并成功实施了射频消融,彻底阻断了异常“电路”。
在确认心电活动恢复正常后,心外科团队接过“接力棒”,在同一个手术切口下,为患者精准实施了“Ebstein畸形”的解剖矫正术,修复了下移的三尖瓣,恢复了正常功能。
“先消融、后矫正”,决胜关键
“先消融、后矫正”的独特手术时序,是本次手术成功的核心科学决策。专家解释,如果先行外科结构矫正,三尖瓣环上提和右心房折叠等操作将彻底改变原有解剖关系,导致那条位于憩室深处的旁道“靶点”移位甚至消失,使得后续消融无法进行,功亏一篑。
本次手术充分利用了外科开胸提供的直视“窗口期”,在最原始、最稳定的解剖状态下,一举精准歼灭异常电路,为后续的结构矫正扫清了根本性电生理风险,实现了“电”与“结构”的双重根治。
多学科深度融合,造福复杂患者
此次手术的成功,是整合医学理念的生动实践。它打破了“内科只管介入、外科只管开刀”的学科壁垒,通过流程再造与技术整合,实现了“1+1>2”的疗效:一次手术同时解决了先天结构畸形和致命性心律失常两大难题,避免了患者承受两次手术的创伤与风险;同时,凭借外科提供的理想平台,将原本极难处理的复杂旁道消融成功率提升至接近完美,为患者提供了最优治疗方案。
未来,贵州医科大学附属医院将继续深化多学科协作,探索更多“以患者为中心”的整合医疗模式,勇攀技术高峰,为更多复杂心脏病患者点燃“心”的希望。
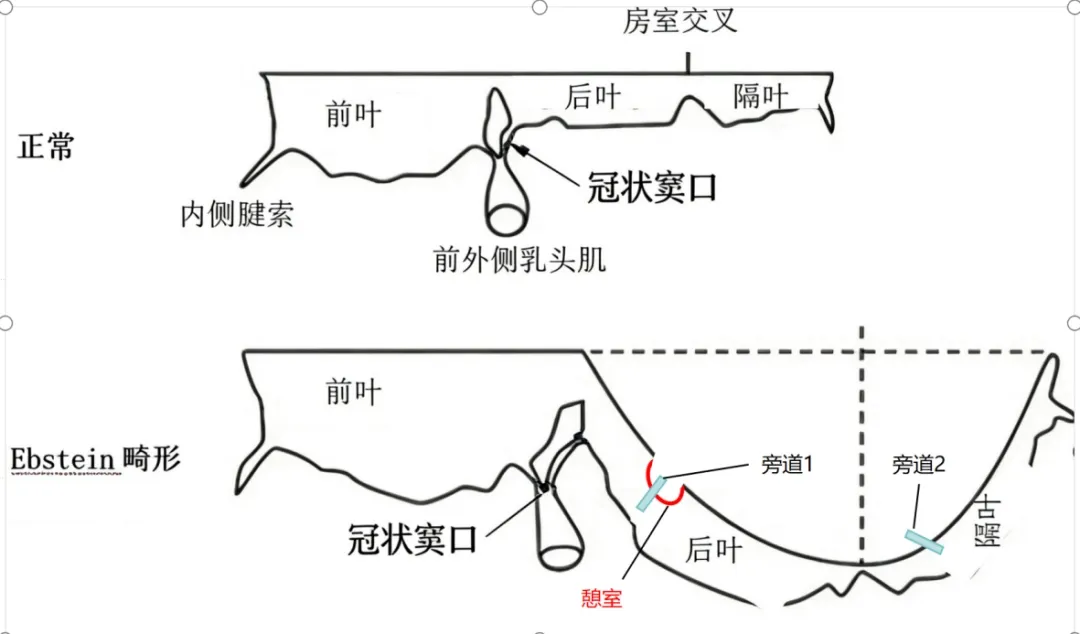
图为患者Ebstein畸形模式图,三尖瓣隔瓣和后瓣下移,形成房化右室及特殊憩室样结构。患者高危旁道即位于憩室深处。术中在直视下精准标测并消融,是手术成功的关键。
【科普一下】
Ebstein畸形:这是一种先天性心脏结构异常。正常心脏的三尖瓣像一道单向阀门,保证血液只朝一个方向流动。而这位患者的阀门位置“下移”了。由于发育异常,心脏右侧形成了一个异常的“小口袋”(医学上叫憩室样结构)。
B型预激综合征:正常心脏的电信号有固定通路,而这类患者心脏里多长了一条“异常电路”(医学上称为旁道)。这条“电路”一旦“短路”,就会引起心跳突然加速(心动过速)。
扫一扫 手机端浏览